
Opticien Balaruc-le-Vieux Cc Carrefour - Krys
Marion V
Le terme de « cataracte » est connu du grand public car cette affection est très fréquente chez les seniors.
En effet, 50% de la population de plus de 60 ans présente des opacités du cristallin, 20% des sujets de plus de 70 ans sont candidats à l'opération, ce chiffre passe à 50% à partir de 75 ans1.
La cataracte liée à l’âge, faute de soin, est la première cause de cécité dans le monde : 48% selon l’OMS, l'Organisation Mondiale de la Santé.
L’opération de la cataracte est l’acte chirurgical le plus pratiqué en France : environ 900 000 interventions en 2022.
Grâce aux progrès des techniques chirurgicales, elle représente aujourd’hui un diagnostic moins anxiogène qu’auparavant tant les résultats de sa prise en charge sont excellents.
La cataracte peut plus rarement concerner une population plus jeune pour des causes diverses : suite d’un traumatisme oculaire, origine congénitale (avant la naissance), suite médicamenteuse, etc.
Il existe une cinquantaine de formes de cataractes.
(1) : Source communiqué SFO janvier 2014, Docteur Catherine Albou‐Ganem, membre du Conseil d’Administration de la Société Française d’Ophtalmologie (SFO), Chirurgien ophtalmologiste à Paris.
(2) : SFO-online, “Un coup sévère porté à la chirurgie de cataracte assistée par laser femtoseconde”, 12 novembre 2020.
La forme de cataracte la plus courante est la cataracte dite "sénile" qui est liée au vieillissement physiologique. Elle se traduit par une perte progressive de la transparence du cristallin. Cette opacification s’accompagne alors d’une diminution de la qualité visuelle : votre vue est moins nette, moins confortable. Le cristallin est situé en arrière de l'iris (partie colorée de l'œil).

Illustration d'un œil avec et sans cataracte. Adaptation Guide-Vue.fr
Imaginez un verre de lunettes transparent, qui avec le temps deviendrait opaque, rendant ainsi votre vision trouble, la cataracte est un phénomène comparable, le système optique s'opacifiant étant le cristallin, organe interne à l'œil.
La cataracte progresse par stades, sur une durée imprévisible, en général lentement dans le temps, vers l'opacification totale. Elle doit être opérée au risque de complications oculaires. Elle est bilatérale (concerne les deux yeux), mais peut être asymétrique.
Après un suivi médical régulier, l'ophtalmologiste décidera du moment opportun pour opérer, en fonction de l’évolution de l’opacification mais aussi de votre gène visuelle.
Le traitement sera chirurgical et consistera à substituer le cristallin opaque par un implant artificiel parfaitement transparent.
Le cristallin, qui est une lentille « bi convexe » et normalement transparente. (Voir schéma ci-dessous)
Le rôle du cristallin est très important dans le mécanisme de notre système visuel. Ses fonctions sont multiples :
• il assure la mise au point pour voir net à toutes les distances, ce mécanisme appelé "accommodation" est réalisé grâce à une modification de la courbure du cristallin par tension ou relâchement de la zonule de Zinn (notez que l'apparition de la presbytie limite la tonicité de ce processus d'accommodation)
• il représente un tiers de la puissance totale de l’œil, la cornée fournissant les deux tiers, et permet de focaliser les rayons lumineux sur la rétine
• il absorbe une partie des UV et protège ainsi la rétine, tissu qui tapisse le fond de l’œil
Le cristallin est constitué d’une capsule appelée cristalloïde ou capsule cristallinienne.

Dessin de Michel Saemann - in Larousse Médical © Larousse 2009. Ne peut être reproduit. Illustration adaptée par www.guide-vue.fr

Schéma de l'œil en coupe avec un zoom sur le cristallin (lentille naturelle, normalement transparente) et la zonule de Zinn, ensemble de fibres, comme des ligaments, reliant le corps ciliaire au cristallin. C'est l'action du muscle ciliaire qui tend ou détend ces "ligaments" pour constamment ajuster la forme du cristallin, qui permet à ce dernier la mise au net permanente de la vision à toutes les distances, comme un autofocus. Illustration adapatée Guide-Vue.fr, droits réservés.
Quels sont les premiers signes d'une cataracte ? Le diagnostic de cataracte est posé lorsque la vision ou le confort du sujet est perturbé dans sa vie quotidienne. Les symptômes possibles sont une baisse de la vision, de l'acuité visuelle, mais également :

Le symptôme majeur d'une cataracte est une vision floue.
Illustration www.guide-vue.fr. Droits réservés.
L’âge et donc le vieillissement naturel de l'œil constituent la cause principale de la forme la plus répandue de cataracte : cataracte "sénile".
Le cristallin perd naturellement sa transparence, il devient opaque, prend une couleur blanchâtre voire jaunâtre, provoquant ainsi un trouble de la vision.
Les autres causes possibles à l’origine de développement des cataractes :
Mélanodermie

Il n’existe pour le moment aucune solution médicamenteuse, le traitement de la cataracte est chirurgical.
L’opération se pratique généralement sous anesthésie locale, le plus souvent en ambulatoire, c'est-à-dire sans hospitalisation de nuit.
Même si la cataracte touche le plus souvent les deux yeux, l‘opération n’est pas conjointe : l’espace temps usuellement pratiqué est de quelques mois entre les deux yeux.
La technique utilisée aujourd’hui est la « phacoémulsification».
Le chirurgien procède à une très légère incision de la cornée située en face avant de l’œil.
Grâce à un appareil appelé phacoémulsificateur, la texture opaque du cristallin est décomposée par ultra son, puis aspirée (1 du schéma ci-dessous). Seule l’enveloppe est conservée : la capsule cristallinienne.
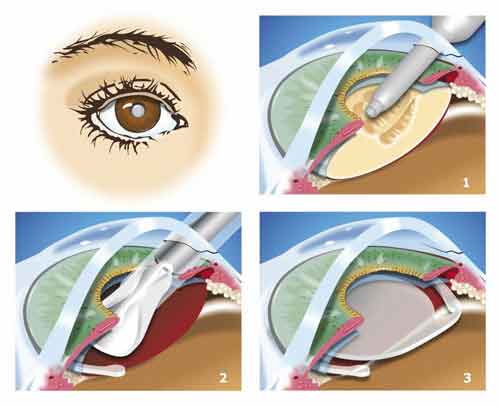
C’est dans cette capsule que le chirurgien introduit un cristallin artificiel parfaitement transparent : un implant dit «intra-oculaire» (2 et 3). Cet implant possède une puissance optique nécessaire au recouvrement de la vision. Il est également possible à cette occasion de corriger un éventuel défaut de vision comme la myopie, l'hypermétropie, l'astigmatisme, la presbytie. Parlez-en à votre médecin ophtalmologiste. Notez que l'implant filtre les UV et protège ainsi la rétine.
Pour permettre une cicatrisation dans de bonnes conditions, le patient portera une coque pendant quelques jours pour protéger l’œil de toute agression extérieure. Pour éviter tout risque d’infection, des collyres antibiotiques et anti-inflammatoires seront prescrits.
Si le patient n’est pas porteur d’une autre maladie oculaire telle que DMLA ou glaucome, sa qualité de vision de loin progressera rapidement.
La chirurgie de la cataracte est parfaitement codifiée et les résultats excellents puisque la récupération de la vision survient dans 98% des cas. Les 2% de patients ayant un mauvais résultat sont les patients ayant une autre pathologie associée en particulier DMLA (Dégénérescence Maculaire Liée à l’Age), rétinopathie diabétique, glaucome évolué…
Si le patient ne souffre d’aucune pathologie oculaire, il va constater une nette amélioration de sa vision dans les 15 jours suivant l’opération :
• la vision de loin sera nette
• la vision des couleurs sera plus contrastée
• la sensation d’éblouissement sera atténuée
Le cristallin étant un organe important dans la puissance optique de l’œil, l’implant introduit aura lui aussi une puissance qui compensera l’ablation du cristallin.
Cependant, des lunettes de vue ou une modification de la correction actuelle seront éventuellement nécessaires et pourront être prescrites dans le mois suivant l’opération.
L’incision et/ou la suture peuvent aussi provoquer un astigmatisme : défaut visuel fréquent facile à compenser par des lunettes de vue.

La chirurgie de la cataracte est largement pratiquée, c’est même l’opération chirurgicale la plus pratiquée en France. Comme tout acte chirurgical, des complications, même si elles sont rares, peuvent apparaître.
La complication la plus fréquente est la cataracte secondaire. Elle est provoquée par des cellules opaques qui ont été détruites lors de l’intervention chirurgicale mais qui n’ont pas pu être totalement ôtées de la capsule. On observe alors une nouvelle opacification qui provoquera une vision brouillée. Cette cataracte secondaire est traitée de façon indolore par laser en ambulatoire, c'est-à-dire sans hospitalisation de nuit.
Les autres complications sont plus rares. Il s’agit principalement d’œdème maculaire, de décollement de la rétine, d’œdème de la cornée, d’infection intraoculaire ou du déplacement de l’implant.
Si votre vision redevient floue quelques mois après l’opération, consultez votre ophtalmologiste.
La cataracte demeure aujourd'hui la principale cause de baisse visuelle curable dans le monde. Son traitement est exclusivement chirurgical, c'est d'ailleurs l'opération la plus pratiquée au monde, avec plus de 25 millions d'actes par an. Grâce aux incroyables progrès technologiques réalisés depuis plus de cinquante ans, cette intervention est désormais très standardisée et réalisée dans des conditions de très grande sécurité. Phako-émulsification, laser femtoseconde, implants hybrides, intelligence artificielle... focus sur les procédures chirurgicales actuelles, les dernières générations d'implants et les évolutions en cours et à venir pour améliorer plus encore le traitement de cette affection visuelle.
Rédaction réalisée avec l'aimable collaboration du Pr Béatrice Cochener, chef du service d'ophtalmologie au CHRU de Brest, présidente du CNP d’Ophtalmologie - past-présidente ESCRS et SAFIR.
La chirurgie actuelle correspond à la technique de la phako-émulsification (PKE), la méthode de référence d'extraction extracapsulaire du cristallin dans les pays industrialisés, avec implantation intraoculaire. Une incision de 2,2 mm est effectuée pour travailler sur l'ouverture du petit sac qui contient le cristallin qui, avec le temps, a modifié sa transparence. Ce sac est ouvert et le cristallin est fragmenté puis aspiré en petits morceaux au moyen d'une sonde à ultrasons. L'étape suivante consiste à insérer un implant en lieu et place du cristallin. Pratiquée de règle générale sous anesthésie par le biais de gouttes et éventuellement une sédation, l'opération dure en moyenne 15 minutes. Le parcours de prise en charge est universellement un circuit ambulatoire sur une journée, voire un ultracourt, dit “fast-track”, qui permet au patient d’arriver au bloc opératoire et de le quitter dès après la chirurgie. Cet allègement a été possible grâce aux évolutions de la technique de PKE qui, par sa miniaturisation, assure un geste sécurisé, codifié avec récupération rapide, et qui en fait la procédure gagnante.

Il y a environ cinq ans a été développée une technique aidée du laser, la chirurgie au laser femtoseconde ou femtocataracte (également appelée FLACS pour Femtoseccond Laser Assisted Cataract Surgery), pour faire les incisions, ouvrir le sac et fragmenter ; la PKE était alors uniquement utilisée au stade de l'aspiration des débris. Or une étude française, la FEMCAT, financée par le Ministère de la Santé et des Affaires Sociales, coordonnée par le CHU de Bordeaux, avec la participation de plusieurs autres centres hospitalo-universitaires français (Tours, Paris-Cochin, Brest, Lyon), a comparé les deux techniques de PKE et de FLACS en termes d'efficacité réfractive, de sécurité et de coût. Ses résultats ont montré que la technique de la FLACS était beaucoup plus coûteuse, n’améliorait pas significativement les résultats réfractifs, ni la perte endothéliale. Autrement dit, l'étude a démontré que le bénéfice médico-économique n'était pas suffisant pour justifier son utilisation. La PKE demeure donc à ce jour la technique universelle pour l'opération de la cataracte, sous réserve de l'amélioration de cette technique de femtocataracte ou de l'avènement d’autres stratégies.

Parallèlement au perfectionnement des procédures chirurgicales, le traitement de la cataracte a énormément évolué ces dernières années en raison des progrès incroyables apparus dans le domaine des implants intraoculaires. Tandis que les premiers implants étaient identiques pour tous les patients opérés, ces implants se sont perfectionnés et adaptés aux patients, en leur apportant des corrections de plus en plus avancées. Aujourd’hui, ces implants corrigent également les troubles de la réfraction tels que la myopie, l’astigmatisme, l’hypermétropie et la presbytie.*

Bon à savoir : toutes ces familles d'implants existent en version torique, elles sont donc capables de corriger également l'astigmatisme cornéen.
Le choix de l'implant
Liens utiles :
Société Française d'Ophtalmologie : www.sfo.asso.fr
Syndicat National des Ophtalmologistes de France : www.snof.org
Les informations fournies sur le site Guide-Vue.fr sont destinées à améliorer, non à remplacer, la relation directe entre le patient (ou visiteur du site) et les professionnels de santé. Cet article a été rédigé par Le comité éditorial et mis à jour le 04/07/2024.
Mise à jour du 01/05/2014 : source : communiqué SFO janvier 2014, Docteur Catherine Albou‐Ganem, membre du Conseil d’Administration de la Société Française d’Ophtalmologie (SFO), Chirurgien ophtalmologiste à Paris.

La cataracte est une affection visuelle particulièrement courante et très bien prise en charge dans les pays dits industrialisés.

Encore souvent considérée à tort comme efficace uniquement en cas de myopie, la chirurgie réfractive peut actuellement corriger tous les défauts de la réfraction : hypermétropie, astigmatism


Œil Droit (OD) / Œil Gauche (OG) Le signe « + » indique que vous êtes hypermétrope. Un signe « - » indiquerait que vous êtes myope. Les chiffres expriment le degré de myopie ou d’hypermétropie : plus le chiffre est élevé, plus la correction optique est forte.

Marion V

Elisabeth G

Anne-Laure P

Aurélie C