Diabète et santé des yeux : les lipides en question

Une équipe de recherche de l'Institut de la Vision a mis en évidence un nouveau mécanisme pathologique, indépendant du glucose, et qui participerait au déclenchement de la rétinopathie diabétique, complication fréquente et grave du diabète. Ces travaux pourraient mener à un traitement de cette pathologie dès sa phase précoce. Explications avec Xavier Guillonneau, chercheur Inserm à l’Institut de la Vision, auteur senior de cette étude.

Xavier Guilloneau, chercheur Inserm à l’Institut de la Vision, en charge d’un groupe qui étudie l’implication des mécanismes inflammatoires dans les maladies vasculaires rétiniennes, au sein de l’équipe « Inflammation dans les pathologies de la rétine » dirigée par Florian Sennlaub. © GBlanquet_Sorbonne_Universite
La rétinopathie diabétique est une des premières causes de cécité dans les pays industriels, chez les personnes en âge de travailler, et la première chez les moins de 50 ans. La Fédération internationale du diabète estime ainsi que 463 millions de personnes souffraient de diabète dans le monde en 2019, et que ce chiffre devrait atteindre 700 millions d’ici 2045. En France, 5,3% de la population est traitée pour le diabète. Or, on estime que chez les patients ayant du diabète depuis plus de 15 ans, 80% vont développer une rétinopathie, de peu à très sévère. « Et cela concerne tous les types de diabète ! Les patients diabétiques de type 1, qui développent leur diabète beaucoup plus tôt, sont en général bien informés sur ce sujet. Mais les diabétiques de type 2, malgré une plus longue période de vie sans impact visuel, sont également susceptibles de développer une rétinopathie », met en garde Xavier Guillonneau. Selon les données épidémiologiques les plus récentes, le nombre d’adultes atteints de rétinopathie diabétique dans le monde est estimé à 103 millions, avec une augmentation prévue à 130 millions d’ici 2030 et à plus 160 millions d’ici 2045.
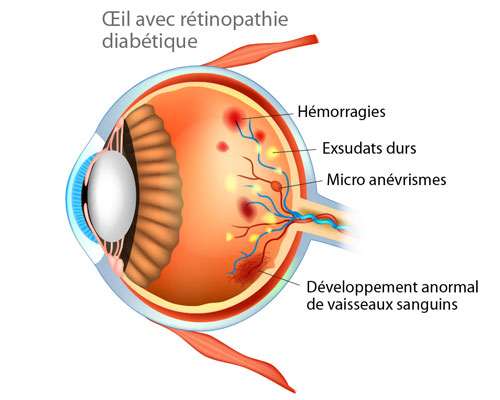
Illustration d'un œil avec une rétinopathie diabétique. © Guide-Vue. Droits réservés
Rétinopathie : un développement par étape
Un peu comme la dégénérescence maculaire liée à l’âge, la rétinopathie passe par plusieurs stades. D’abord non proliférative, celle-ci va se caractériser par une dégénérescence progressive des vaisseaux sanguins de la rétine, organe naturellement extrêmement vascularisé. « C’est un effet du diabète qui affecte l’ensemble des vaisseaux sanguins du corps, mais c’est souvent dans la rétine qu’apparaissent les premiers symptômes de dégénérescence des micro-vaisseaux », explique le chercheur. La dégénérescence va se traduire par une perte des capillaires sanguins et par l’apparition de petits anévrismes, de micro-fuites… des symptômes qui peuvent être repérés par les ophtalmologistes lors des examens du fond d’œil qui sont faits en routine dans le suivi des patients diabétiques.
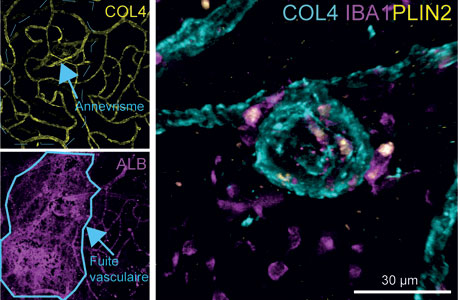
Images d'imagerie de fluorescence montrant la colocalisation des macrophages modifiés et des zones de microanévrismes provoquant des fuites de sang dans la rétine © DR
Cette phase non proliférative est aussi dite silencieuse, parce que ses symptômes sont quasiment invisibles puisqu’elle ne provoque pas réellement de perte de vision. D’autant qu’elle s’installe généralement en périphérie de la rétine. Il est cependant essentiel de la détecter le plus rapidement possible car c’est durant cette période que se mettent en place les bases de la phase suivante, beaucoup plus rapide et agressive. En effet, le manque d’oxygénation dû à cette dégénérescence va entraîner la production d’un facteur de croissance des vaisseaux : le VEGF, dans le but de fabriquer de nouveaux vaisseaux qui assureront une suppléance. Ce facteur va non seulement permettre le développement de néovaisseaux mais également déstabiliser les vaisseaux de la rétine et les rendre perméables, favorisant l’apparition d’œdème. Les « néo-vaisseaux » qui caractérisent la phase proliférative de la maladie, produits en réponse à l’ischémie, sont immatures, fragiles et ont donc tendance à fuir beaucoup plus facilement. Ce qui amplifie le risque d’anévrismes, d’ischémie, et instaure un cercle vicieux qui stimule la néovascularisation. Exposés à l’ischémie et aux fuites sanguines, les neurones de la rétine vont commencer à dégénérer, provoquant une perte de vision extrêmement rapide.
Un schéma thérapeutique contre la rétinopathie diabétique : supprimer l'ischémie et inhiber la néovascularisation
Nous ne disposons pas à l’heure actuelle de traitement anti-ischémique. L’essentiel de la prise en charge des patients durant la première phase de la rétinopathie consiste donc en une longue surveillance de l’installation de l’ischémie. Pour empêcher le basculement dans la phase proliférative, le traitement par laser est utilisé depuis des décennies et ce dans tous les pays. Ce traitement vise à détruire les zones ischémiques non vascularisées de la rétine périphérique pour éviter le développement de vaisseaux anormaux. L’essentiel de notre champ visuel, ainsi que de la précision de notre vision, étant assuré par la rétine centrale, cette solution de prise en charge n’a donc que peu, voir pas d’impact ressenti par les patients sur leur confort de vision. Ce traitement laser contribue à éviter la cécité, mais les zones de champ de vision perdues ne peuvent pas être restaurées.
« Cette approche reste donc destructive, ce qui n’est pas satisfaisant du point de vue thérapeutique » souligne Xavier Guillonneau. C’est pourquoi, depuis quelques années, et plus particulièrement dans certains pays comme les Etats-Unis, le recours à l’injection d’anticorps qui viennent cibler le facteur de croissance des vaisseaux sanguins, les anti-VEGF, peut-être également proposé à certains patients pour prévenir l’apparition de néovaisseaux en alternative au traitement Laser. Injecté directement dans l’oeil à intervalles réguliers (tous les deux à trois mois), ce traitement nécessite un suivi très rigoureux de l’évolution de la prolifération et son bénéfice/risque par rapport au traitement traditionnel au Laser est encore discuté. Mais si cette approche fonctionne bien dans le cas de la DMLA, ou sur des patients âgés, plus compliants, elle peut s’avérer lourde pour les patients diabétiques, qui cumulent souvent un certain nombre de problèmes variés nécessitant chacun des suivis médicaux.
Propos recueillis par Aline Aurias.
SUITE la semaine prochaine, lundi 4 novembre 2024.
Soutenez la recherche , soutenez l'Institut de la Vision >

À lire aussi

La rétinopathie diabétique

Rétinopathie du prématuré, principale cause de cécité infantile. Analyse & recherche à l'hôpital universitaire Necker-Enfants malades
La rétinopathie du prématuré est la principale cause de cécité infantile. De fait, dans certains pays, jusqu'à 10% des cécités lui seraient dues, soit plus de 30 000 cas de malvoyance dans le monde en 2010.

Recherche et rétinopathie diabétique
La rétinopathie diabétique est une pathologie qui atteint la rétine de l’œil. Elle est due à une grave complication d'une maladie générale : le diabète.









