La recherche sur la DMLA

La DMLA, dégénérescence maculaire liée à l’âge, est la première cause d’handicap visuel chez les personnes de plus de 50 ans. En France, 1,5 million de personnes sont atteintes et 20 % des plus de 75 ans sont atteints de DMLA dans sa forme précoce ou avancée. La DMLA n’altère généralement pas la vision périphérique, c’est le centre du champ de vision qui est touché, rendant le quotidien du sujet compliqué : lire, conduire, observer son interlocuteur, deviennent impossible.
La DMLA, en synthèse
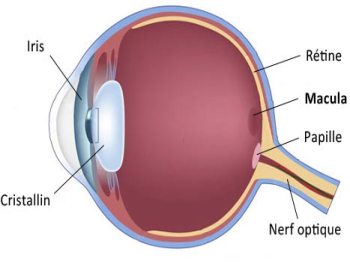 La DMLA se caractérise par une dégénérescence progressive de la macula, zone centrale de la rétine. Les lésions induites se forment entre autres au niveau des photorécepteurs.
La DMLA se caractérise par une dégénérescence progressive de la macula, zone centrale de la rétine. Les lésions induites se forment entre autres au niveau des photorécepteurs.
Au stade précoce de la maladie, souvent sans symptôme, des études ont montré que la consommation de vitamines E et C, de bêtacarotène et de Zinc ralentissait l’évolution de la maladie, sans toutefois l’arrêter.
La moitié de ces patients développent une forme avancée de la maladie avec une perte des photorécepteurs.
Au stade avancé, 2 formes de DMLA
- La forme atrophique, dite « sèche », progresse lentement. Elle provoque rarement une perte soudaine de vision mais détruit peu à peu et inéluctablement la rétine centrale. Aucun traitement n’existe encore.
- La forme humide, ou « exsudative », évolue rapidement. Par une croissance anormale de vaisseaux sanguins qui laissent passer du sang dans la zone centrale de la rétine, la vision est affectée en quelques semaines voire quelques jours. Le traitement antiangiogénique, médicaments qui empêchent la formation de néovaisseaux, est d’une efficacité prouvée. Il permet dans la majorité des cas de stabiliser la maladie et même parfois d’améliorer la vision. Malheureusement, à long terme, les patients atteints d’une forme humide et traités avec des médicaments anti-VEGF basculent vers la forme atrophique.
Les avancées de la recherche
L’institut de la Vision, centre de recherche européen basé à Paris, vise un double défi pour la recherche contre la DMLA :
- Trouver dans les années à venir un traitement pour la forme atrophique,
- Découvrir pour la forme humide des traitements alternatifs pour les patients qui ne répondent pas ou plus aux traitements actuels.
Florian Sennlaub, Directeur de Recherche à l’Institut de la Vision, nous présente 3 grands programmes de recherche, leurs enjeux et les espoirs qu’ils ouvrent pour demain.
1 / La génétique pour comprendre l’origine de la maladie.
Un constat : le risque de développer une DMLA est multiplié par quatre quand on a parmi ses proches - parents, frère ou sœur - une personne déjà affectée par la maladie. Ce risque familial est dû à des variations génétiques de certaines protéines qui se transmettent de génération en génération.
Nos premières recherches ont permis d’identifier plusieurs nouvelles variantes de gènes et de protéines responsables de cette transmission familiale du risque de développer la maladie.
Notre prochain objectif : analyser le rôle de ces variantes dans le développement de la maladie, pour définir des stratégies thérapeutiques et inhiber leurs effets néfastes.
Aujourd’hui déjà, nos travaux ont démontré que des variantes très fréquentes de la protéine Apolipoprotéine E favorisent l’inflammation et encouragent ainsi l’apparition de la maladie.
2 / La thérapie cellulaire : un nouvel espoir pour la DMLA atrophique.
Les avancées récentes en matière de recherche nous ont offert la possibilité extraordinaire de reprogrammer, en laboratoire, des cellules de la peau d’un patient en cellules de l’œil. A l’Institut de la Vision, l’équipe d’Olivier Goureau en partenariat avec l’ISTEM a développé une manière efficace de produire de l’épithélium pigmentaire et des photorécepteurs pour remplacer les cellules perdues dans la DMLA atrophique. Ainsi, nous pourrions, dans le futur, réparer la rétine abîmée et inhiber la propagation de la dégénérescence.
3 / Combattre l’inflammation pour prévenir la destruction de la rétine : une voie très prometteuse pour tous.
Ce que nous savons : nos recherches ont mis en évidence une accumulation de cellules inflammatoires - les macrophages - dans la couche de photorécepteurs.
Pour comprendre : les macrophages sont des cellules du système immunitaire. Au début d’une inflammation, les macrophages qui pénètrent dans le tissu lésé sont très agressifs. Ils émettent des molécules toxiques pour lutter contre l’invasion de pathogènes (bactéries, etc.). Une fois cette phase résolue, les macrophages acquièrent une identité qui favorise alors la cicatrisation du tissu.
Dans la rétine, la capacité de renouvellement du tissu est extrêmement réduite et la présence de trop nombreux macrophages agressifs peut entraîner une perte définitive des cellules photoréceptrices menant à la cécité. D’ordinaire, pour contrer ce risque, il existe au niveau de la rétine et plus particulièrement au niveau des photorécepteurs de puissants mécanismes qui permettent de réguler le nombre et la survie de ces cellules immunitaires.
Chez les patients atteints de DMLA, nos travaux montrent que ces mécanismes sont perturbés.
Résultat : les macrophages inflammatoires s’accumulent au contact des photorécepteurs. Nous avons découvert en particulier, dans les yeux des patients atteints de DMLA atrophique, un taux anormalement élevé d’une molécule qui recrute les macrophages. De plus, nous avons démontré que les macrophages inflammatoires sont recrutés de la circulation vers la lésion atrophique.
Des expérimentations très prometteuses. Nos travaux sur des souris ont montré que les macrophages inflammatoires sont toxiques pour les photorécepteurs et que leur inhibition stoppe la dégénérescence. De plus, l’inhibition de l’inflammation sous la rétine peut efficacement ralentir la néovascularisation pathologique.
Actuellement, nous cherchons à identifier les mécanismes moléculaires qui éliminent normalement les macrophages de la couche des photorécepteurs chez le sujet sain et tous les facteurs neurotoxiques produits par les macrophages.
Rédaction scientifique en partenariat avec l’Institut de la Vision.
 Pour aider la recherche sur les maladies de la vision, faites un don à l'Institut de la Vision >>
Pour aider la recherche sur les maladies de la vision, faites un don à l'Institut de la Vision >>
À lire aussi

DMLA : faites le test !
A partir du 20 juin 2015 et pendant un mois, l'association de patients Retina France vous offre un document explicatif concernant la DMLA et une grille d’Amsler pour tester votre vision.

La dégénérescence maculaire liée à l'âge : DMLA

DMLA : faites le test !
A partir du 20 juin 2015 et pendant un mois, l'association de patients Retina France vous offre un document explicatif concernant la DMLA et une grille d’Amsler pour tester votre vision.








